来源:奇点网
双十一过去了十多天了,买的东西也陆陆续续送到了。要问奇点糕买了啥,那自然是蒸碗糕、桂花糕、绿豆糕、西安甑糕、徐州云片糕……
这堆糕那可都是碳水化合物,满满的卡路里。不过反正嘛,低脂低碳都一样,买糕的奇点糕少吃点脂肪好了。可下面这项研究又让奇点糕懵逼了。
近日,波士顿儿童医院的Cara Ebbeling和David Ludwig等研究发现,低碳水饮食能增加能量消耗,平均每减少10%的碳水化合物摄入,每天就能多消耗52千卡的热量,相当于少吃一个苹果,或者慢跑5分钟左右。这项研究发表在《英国医学杂志》上[1]。
 我还能吃下一个苹果
我还能吃下一个苹果说起减肥,总是离不开两件事,管住嘴和迈开腿。关注嘴当然是要控制能量摄入,而迈开腿就是增加能量消耗了。
控制能量摄入好办,少吃点就是了。可增加能量消耗这,影响因素就多了,比如体重下降后,能量消耗会代偿性的减少,这也是造成减肥效果不佳,容易反弹的原因之一[2]。
那除了运动之外,还能怎样提高能量消耗呢?对此,Ludwig博士就提出过一个碳水化合物-胰岛素模型。
碳水化合物-胰岛素模型认为,高碳水的饮食会增加胰岛素分泌,促进脂肪堆积,增加饥饿感,减少能量消耗[3]。也就是说,低碳水的饮食更有利于减肥。
 有没有打了胰岛素后变胖的糖友
有没有打了胰岛素后变胖的糖友不过,最近的一项meta分析显示,低碳水化合物和低脂肪饮食之间的能量消耗没有显著差异[4]。对此,Ludwig认为,是meta分析中纳入的研究,持续时间都太短,大多不足两周,而身体适应低碳水高脂肪的饮食需要两到三周的时间[5,6]。
当然,医学问题光有解释不行,还得用试验数据说话。
研究人员招募了234名BMI在25以上,体重在160kg以下的志愿者,测定了他们口服葡萄糖后30分钟时的胰岛素水平。然后让他们在9~10周的预备阶段中,通过饮食控制,减去12%的体重。预备阶段的饮食结构是45%的碳水化合物、30%的脂肪和25%的蛋白质。

预备阶段结束时,164人达到了预定的减重目标。然后他们被随机分成高碳水(54人,60%碳水、20%脂肪、20%蛋白质)、中碳水(53人,40%碳水、40%脂肪、20%蛋白质)和低碳水组(57人,20%碳水、60%脂肪、20%蛋白质),并定期调整摄入总量,保持体重变化不超过2kg。
到试验结束时,高、中、低碳水组中,分别有38人、39人、43人保持了体重,完成了试验。
按照意向治疗分析,也就是不管志愿者完没完成试验,都纳入分析,高碳水组的人每日能量消耗相比预备阶段结束时,减少了19千卡,而中碳水组增加了71千卡,低碳水组更是增加了190千卡。平均每减少10%的碳水化合物,每天就能多消耗52千卡的热量!
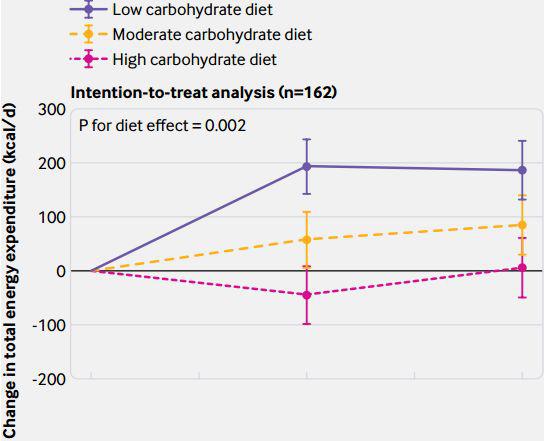
尤其是在预备阶段的减重前胰岛素分泌最多的三分之一的人中,高碳水和低碳水组的每日能量消耗差了308千卡!
激素水平上,高、中、低碳水组的人中,促进食欲的胃饥饿素水平相比预备阶段结束时,分别降低了4.9pg/mL、8.7pg/mL、11.8pg/mL。
“我们的研究增加了有关减少饮食中加工碳水化合物的代谢益处的文献,”David Ludwi博士说。“我们发现饮食对新陈代谢有很大影响——在我们的研究中,食用低碳水化合物饮食的人比食用高碳水化合物饮食的人燃烧更多的卡路里。如果考虑到低碳水化合物饮食还能减少饥饿感和食物摄入量,那么减肥效果会更好。”
不过打算用低碳水饮食减肥的小伙伴也要注意,今年《柳叶刀公共卫生》上的一项研究显示,碳水摄入在50~55%的人,全因死亡风险最低,碳水化合物摄入过高或过低都与死亡风险增加有关[7]。
特别是极端低碳水的生酮饮食,有可能导致酸中毒、肾结石等严重的副作用[8],一定要在医生指导下进行。
参考文献:
1。 Ebbeling C B, Feldman H A, Klein G L, et al。 Effects of a low carbohydrate diet on energy expenditure during weight loss maintenance: randomized trial[J]。 BMJ, 2018, 363: k4583。
2。 Leibel R L, Rosenbaum M, Hirsch J。 Changes in energy expenditure resulting from altered body weight[J]。 New England Journal of Medicine, 1995, 332(10): 621-628。
3。 Ludwig D S, Ebbeling C B。 The Carbohydrate-Insulin Model of Obesity: Beyond “Calories In, Calories Out”[J]。 JAMA internal medicine, 2018, 178(8): 1098-1103。
4。 Hall K D, Guo J。 Obesity energetics: body weight regulation and the effects of diet composition[J]。 Gastroenterology, 2017, 152(7): 1718-1727。 e3。
5。 Owen O E, Caprio S, Reichard G A, et al。 6Ketosis of starvation: A revisit and new perspectives[J]。 Best Practice & Research Clinical Endocrinology & Metabolism, 1983, 12(2): 359-379。
6。 Vazquez J A, Adibi S A。 Protein sparing during treatment of obesity: ketogenic versus nonketogenic very low calorie diet[J]。 Metabolism-Clinical and Experimental, 1992, 41(4): 406-414。
7。 Seidelmann S B, Claggett B, Cheng S, et al。 Dietary carbohydrate intake and mortality: a prospective cohort study and meta-analysis[J]。 The Lancet Public Health, 2018, 3(9): e419-e428。
8。 Freeman J M, Kossoff E H, Hartman A L。 The ketogenic diet: one decade later[J]。 Pediatrics, 2007, 119(3): 535-543。
本文作者 | 孔劭凡


“掌”握科技鲜闻 (微信搜索techsina或扫描左侧二维码关注)














